Субмукозная миома матки является показанием к хирургическому лечению вследствие ярко выраженной клинической симптоматики: длительных, обильных менструаций со сгустками и метрорагий, анемизирующих больную, бесплодия и невынашивания беременности, роста опухоли и высокого риска малигнизации, а также болевого синдрома. Гистероскопическая диагностика субмукозной миомы матки не представляет трудности. Главной задачей является оценка характеристик узла (узлов): размер, месторасположение, наличие или отсутствие ножки узла, сопутствующая внутриматочная патология. Принято выделять три типа субмукозных узлов:
- 0 тип – узел на ножке;
- I тип – узел выступает в полость матки более чем наполовину;
- II тип – узел более чем наполовину расположен в миометрии.
Непременными условиями эндохирургического лечения больных с подслизистой миомой матки являются:
- величина матки не более 10 недель беременности;
- диаметр подслизистой опухоли не более 55 мм.
Сложность гистерорезектоскопической миомэктомии (ГМЭ) прямо пропорциональна величине узла и определяется локализацией опухоли (наиболее «неудобной» является дно матки, ее боковые стенки и устья маточных труб), объемом ее интрамуральной части, а также характером ее основания (узлы на «ножке» из-за их высокой подвижности сложнее резецировать). Кроме того, расположение опухоли в проекции устьев маточных труб и боковых стенок матки сопряжено с высоким риском повреждения маточных сосудов.
Узлы удаляются путем рассечения опухоли режущей электропетлей по частям. Электрод-петлю подводят к основанию опухоли и при неактивном источнике ВЧ-электрохирургии оценивают ее подвижность, расположение по отношению к устьям маточных труб и боковым стенкам матки – участкам с наиболее высоким риском повреждения маточных сосудов; далее имитируют выполнение операции: выдвинутый электрод размещают за основанием узла и тракцией по направлению к тубусу резектоскопа «срезают» его поверхность. Для резекции максимальной порции опухоли электрод, размещенный за ее основанием, плотно соприкасают с поверхностью узла и срезают ткань, удерживая электрод постоянно в соприкосновении с опухолью. Естественно, что в определенный момент электрод выйдет из поля зрения. Однако, не следует опасаться перфорации матки, поскольку иссечение ткани происходит строго в пределах диаметра петли. В то же время, необходимо строго придерживаться «золотого правила» гистерорезектоскопии – электрохирургический комплекс активируют только при поступательных движениях электрода по направлении к тубусу резектоскопа. С целью увеличения длины резецируемого фрагмента подслизистой миомы движения электрода сопровождают тракцией резектоскопа по проводной оси матки в направлении ее перешейка. Таким образом, «хирургическая дистанция» электрода увеличивается и возрастает длина резецируемого участка опухоли (рис. 1).
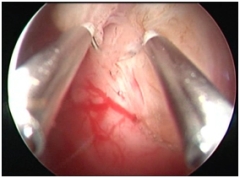 | 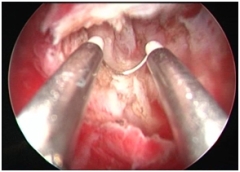 |
| а | б |
| Рис. 1. Удаление субмукозного узла 0 типа петлевым электродом: а – начало операции, б – заключительный этап операции (ложе узла). | |
Резецированные фрагменты миомы извлекают из полости матки или после каждого прохода электрода (ткань остается в просвете петли) или после удаления всей опухоли (или большей ее части) с помощью кюретки, вакуум-аппарата. В первом случае возникают сложности, обусловленные необходимостью частого извлечения резектоскопа (повышенный расход жидкости, риск повреждения шеечного канала, увеличение продолжительности операции), во втором – скопившиеся в полости матки резецированные участки опухоли, полностью или частично перекрывают дистальный отдел тубуса резектоскопа и, тем самым, препятствуют обзору. Рационально оставлять в полости матки резецированные фрагменты миомы до тех пор, пока они не мешают исследованию. Операцию завершают коагуляцией ложа опухоли электродом с широкой рабочей поверхностью.
При сравнительно больших размерах подслизистой миомы (45-55 мм в диаметре) и выраженном интерстициальном компоненте опухоли, наличии широкого глубокого основания миомэктомию следует осуществлять в два этапа. Первоначально удаляют фрагмент опухоли до ее границ со слизистой в соответствии с методикой, изложенной выше. Затем назначается гормональное лечение на 2-3 месяца. При повторной гистероскопии отмечается «выдавливание» в полость матки оставшейся части узла, которая легко удаляется.
Целесообразность такого подхода также может быть вызвана интраоперационным дефицитом контрастирующей жидкости, т.е. высокой разницей между введенной жидкостью в полость матки и выведенной из нее – известным фактором риска развития гипонатриемии.
Лапароскопическую ассистенцию применяют в следующих случаях:
- с целью контроля глубины рассечения миометрия и профилактики перфорации матки при больших размерах интрамурального компонента субмукозного миоматозного узла,
- при планировании выполнения сочетанных операций на органах малого таза (сальпингоовариолизис, консервативная миомэктомия, резекция яичников и др.).
Таким образом, выполнение трансцервикальной миомэктомии показано при наличии единичного миоматозного узла диаметром до 50 мм, на 50-75% пролабирующего в полость матки. Все другие миомы являются операбельными, но успех вмешательства зависит от размера, локализации, объема интрамуральной части узла, а также методики операции и опыта хирурга.





